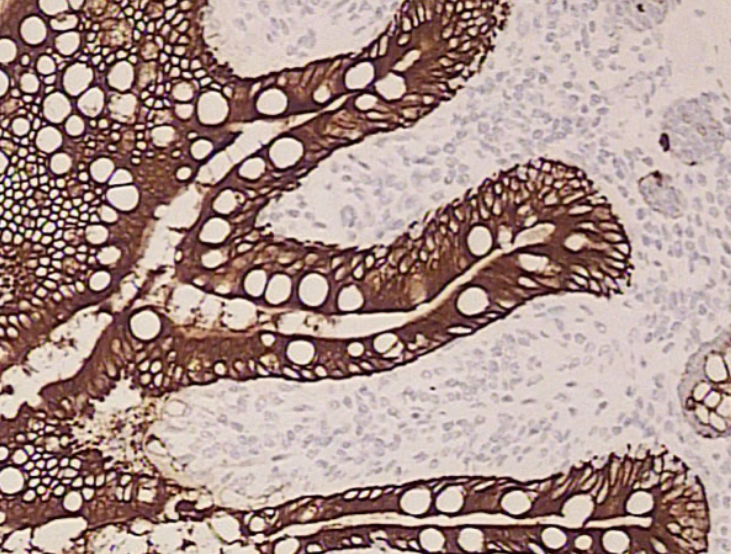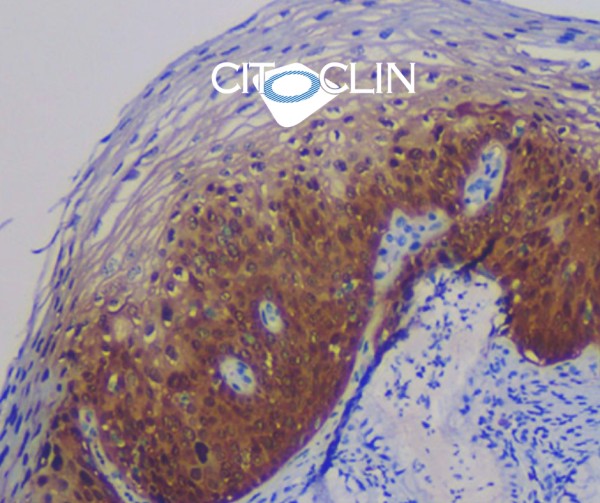
Imunohistoquímica painel ou reagente isolado
O exame imunohistoquímico é um método de localização de antígenos em tecidos biológicos. Neste exame são utilizados anticorpos monoclonais, os quais são ligados a antígenos que irão identificar estruturas celulares, proteínas, substâncias produzidas pelas células, agentes infecciosos, entre outros. Funcionando, assim, como a impressão digital da célula ou da estrutura a ser pesquisada. A imuno-histoquímica é muito relevante na rotina de pacientes oncológicos, por exemplo. Através dela, confirmam-se diagnósticos de neoplasias, são estabelecidas condutas terapêuticas específicas e prognósticos.
Esta análise é realizada pelo patologista e complementa os achados do exame anatomopatológico prévio. Aliado a expertise do patologista é necessária a estreita correlação com dados clínicos, laboratoriais e de exames de imagem, sendo muitas vezes necessária a realização de diferentes tipos de anticorpos (marcadores) para se chegar a uma conclusão diagnóstica.
Perguntas Frequentes
Não. O exame é realizado a partir do bloco de parafina do exame anatomopatológico prévio, que gerou a necessidade do exame imunohistoquímico. Este bloco fica guardado no laboratório de patologia em um arquivo, justamente para que estas pesquisas e exames posteriores possam ser realizados. Basta o médico assistente do paciente solicitar o exame imunohistoquímico.
A imunohistoquímica é uma ferramenta poderosa que revolucionou o diagnóstico de tumores. Porém, existem algumas limitações, como em qualquer outro exame. Amostras muito pequenas podem ser insuficientes para a realização de vários marcadores, impossibilitando um diagnóstico conclusivo, por exemplo. A forma e tempo de fixação do material coletado também podem influenciar. Tempos de fixação insuficientes ou excessivos e o uso de formalina não tamponada podem mascarar os antígenos teciduais. O tempo de fixação ideal é de 8h em formol tamponado.
O exame imunohistoquímico é necessário quando o diagnóstico anatomopatológico microscópico não é suficiente para conclusão diagnóstica, auxiliando o patologista na identificação da histogênese (origem) de uma neoplasia indiferenciada, sítio primário de uma metástase ou na subclassificação de linfomas, sarcomas e neoplasias pediátricas, por exemplo. Além disso, está análise é necessária para o estabelecimento de condutas terapêuticas ou prognóstico.
As pacientes com o diagnóstico de câncer de mama devem realizar o painel prognóstico imunohistoquímico que irá definir fatores prognósticos e preditivos que irão guiar as condutas terapêuticas. O painel imunohistoquímico de mama pode ser feito de blocos de parafina de biópsias ou de peças cirúrgicas mais complexas que incluem a setorectomia e mastectomia. No painel são pesquisados os receptores hormonais, que incluem os receptores de estrógeno e progesterona (RE e RP), a super-expressão do oncogene Her-2, o índice de proliferação celular (Ki67) e marcadores adicionais dependendo do caso, como o p53, ck5/6 e EGFR. Além de fornecer o perfil molecular da neoplasia que classifica os tumores de mama em luminais A e B, super-expressão de Her-2 e basaloides (triplo negativos). Esta classificação tem extrema importância para fins prognósticos e terapêuticos.
É possível também a repetição do exame em novas biópsias ou material de metástases posteriores. As neoplasias geralmente mudam suas características nas recidivas e são constituídas por mais de um clone de células neoplásicas, o que faz com que diagnósticos discrepantes possam ocorrer em diferentes amostras de uma mesma paciente dependendo do momento da doença.
Outros marcadores prognósticos promissores para mama estão sendo estudados, sobretudo para o subtipo de pacientes do tipo triplo negativo, necessitando ainda validação que em breve serão utilizados na rotina do painel de mama, como por exemplo o PDL1.
As neoplasias são classificadas de acordo com o tecido que elas se diferenciam. Estes tecidos podem ter origem epitelial, mesenquimais, linfoide, melanocítica, embrionária, etc. Uma neoplasia indiferenciada é um tumor que não apresenta características morfológicas que permitam a sua classificação. A classificação dos tumores é de extrema importância em oncologia para que se possa definir o melhor tratamento pra o paciente, seja ele cirúrgico, quimioterápico, radioterápico ou tratamento múltiplo.
Nas neoplasias indiferenciadas o exame imunohistoquímico irá indicar qual o tecido de origem do tumor em estudo. Neste caso é realizado um painel imunohistoquímico para neoplasia indiferenciada, que consiste de alguns marcadores básicos que podem ser somados a outros dependendo do caso. Em geral os marcadores mais utilizados são as citoqueratinas (Ae1/AE3), vimentina, S100, actina, desmina, HMB45 e LCA, que abrange um grande número de neoplasias e na maioria dos casos é suficiente para esclarecer a diferenciação tecidual de uma neoplasia.
Uma neoplasia sem sítio primário é definida como uma neoplasia onde não se sabe o órgão de origem. Este tipo de situação é comum em adenocarcinomas (neoplasias epiteliais) onde o diagnóstico inicial do câncer é feito em uma metástase em um gânglio linfático (linfonodo) e não se tem conhecimento de tumor em outros órgãos. A metástase é a migração de células tumorais do seu sítio de origem para locais distantes como os linfonodos e vísceras.
Nesta situação o objetivo do exame imunohistoquímico é indicar o órgão mais provável de origem. Para isso são utilizados vários marcadores (anticorpos) mais ou menos específicos para determinados órgãos como por exemplo: TTF1 que é comum em pulmão e tireoide; tiroglobulina para tireoide, gata-3 para mama; PSA para próstata, e assim por diante. Mesmo existindo marcadores específicos, nenhum marcador é 100% específico para uma determinada neoplasia. Isto faz com que o patologista utilize vários marcadores e trabalhe com a probabilidade e características do conjunto de marcadores do perfil imunohistoquímico para indicar o sítio mais provável.
As lesões precursoras do colo uterino assim como o câncer de colo tem uma forte associação com o vírus do HPV.
O exame cérvico-vaginal é um exame de rotina realizados em laboratórios de patologia que pode diagnósticas esta infecção. Em alguns casos o médico assistente pode solicitar exames adicionais, como métodos moleculares para a subtipagem do vírus, exame de colposcopia e biópsia de colo.
Existem dezenas de subtipos virais que podem infectar as células do colo uterino e determinar em alguns casos o surgimento de lesões pré-malignas ou malignas do colo. Os subtipos virais de alto risco são os mais implicados com o desenvolvimento de lesões de alto grau. Os tipos virais 16 e 18 são os subtipos de alto risco mais frequentes. Nestes subtipos de alto risco o vírus apresenta principalmente na fração proteica E7 uma alta capacidade de integração ao genoma celular e indução da proliferação celular, as custas da inativação do gene supressor de tumores RB. A inativação do RB, que é o alvo de atuação do p16, leva a uma superexpressão da proteína P16. Por isso este marcador é um indicativo da presença do vírus de alto risco oncogênico, integrado ao genoma com inibição do RB.
A sua utilização em imunohistoquímica é indicada na distinção entre lesões intraepiteliais de baixo e alto grau, sobretudo em mulheres jovens, nos casos duvidosos de biópsias de colo onde a distinção entre uma lesão de baixo grau e alto grau pode ser difícil. Também existe a possibilidade da utilização deste marcador imunohistoquímico p16 em outros sítios no trato genital feminino e masculino (vulva, pênis, vagina e ânus) bem como em neoplasias precursoras associadas ao HPV em outros locais do organismo.
O Laboratório Citoclin

O Laboratório Citoclin foi fundado em 1997 pelas Dras. Heloisa Folgierini, Flávia Früstöckl e Isabel Nunes, com a proposta de oferecer serviços de alta qualidade em exames de Citopatologia e Colposcopia.
Em 2000, ampliamos nosso atendimento para as áreas de anatomia patológica, bacteriologia e biologia molecular, com a entrada da sócia Dra. Isabella Meirelles.
No ano de 2003, nosso quadro societário foi complementado pelas Dras. Maria Cristina Boeira e Rita Alves, aumentando ainda mais nossa capacidade diagnóstica.
Hoje somos uma empresa liderada por seis mulheres dedicadas, aliadas a uma equipe competente, na busca constante por um atendimento diferenciado e com rigor científico, que, há mais de 25 anos, atua pela saúde da população do nosso estado.